Сердечная астма – это приступ удушья, возникающий из-за левожелудочковой недостаточности. Главными причинами сердечной астмы являются заболевания сердца и сосудов (порок сердца, кардиосклероз, гипертония). Приступ может возникнуть не только из-за нарушения работы сердечно-сосудистой системы, но и в процессе течения в организме вирусных и инфекционных заболеваний, недостаточной циркуляции крови в головном мозге. Зачастую сердечная астма возникает у людей, которым исполнилось 55-60 лет, но бывают случаи приступов у молодых женщин, мужчин, подростков и даже детей.
Причины развития патологии
Кардиальная астма является следствием резкого и внезапного снижения сократительной функции миокарда, в результате чего сердце не способно полноценно перекачивать кровь. Развивается такое состояние по нескольким причинам:
- Левожелудочковая (острая или хроническая) недостаточность – может иметь как врожденный, так и приобретенный характер.
- Инфаркт миокарда – сердечная астма развивается в качестве осложнения острого состояния нарушения кровообращения.
- Атеросклеротический кардиосклероз – поражение коронарных артерий, вследствие чего образуется рубцевание соединительной ткани миокарда.
- Воспалительные процессы в организме, в том числе миокардит – некоторые патогенные организмы, разносимые током крови к сердцу, способны вызывать инфекционные поражения тканей мышечного органа.
- Артериальная гипертензия – резкие перепады давления в кровеносной системе вызывает повышение нагрузки на левый желудочек, что делает невозможным полноценное его сокращение и перекачивание крови.
- Миксома – опухолевый процесс в тканях сердца, который приводит к деформации предсердий и желудочков, что сопровождается признаки общей сердечной недостаточности. Чем больше опухоль по своим габаритам, тем сильнее нарушен отток крови из левого желудочка.
Предрасполагающими факторами, способными привести к стремительному развитию сердечной астмы, являются:
- Сильная физическая нагрузка – касается тех людей, которые в погоне за идеальным телом изнуряют себя чрезмерными нагрузками, с которыми сердцу справиться крайне сложно. На фоне повышения артериального давления малый круг кровообращения ускоряется, усиливается нагрузка на левый желудочек.
- Гиперволемия – патологическое состояние, при котором увеличивается объем свободной циркулирующей жидкости (крови и плазмы) в организме. Чаще всего встречается при наличии беременности и внутривенном введении физрастворов, которые не выводятся почками, а задерживаются в организме.
- Частые переедания, стрессы, физическое и умственное переутомление.
Медсестринская помощь
Любые манипуляции с лекарствами, их разведение и вод в организм – это прерогатива лиц, имеющих начальное медицинское образование.
Если медсестра участковая оказалась на месте раньше «Скорой помощи» она может:
- помочь контролировать артериальное давление
- проконтролировать правильность употребление нитроглицерина в таблетках или каплях
- правильность наложения жгутов
- для предотвращения отека легких, помочь использовать пары этилового спирта. Для этого марлевую ткань смачивают в спирте и размещают на лице больного. Если спирта нет, то можно использовать водку.
И главное – медсестра, как капитан на тонущем корабле. Она помогает не терять самообладание, исключить панику как со стороны больного, так и со стороны родственников. Она держит ситуацию под контролем. Она – бог и царь в это время для больного и его родственников!
Официальная статистика говорит, что приступы сердечной астмы испытывают 2,5 % взрослого населения и 10 % – люди старше 65-70 лет. Большое количество людей подвергаются опасности возникновения приступа. И от того, насколько сами больные и их родственники будут готовы вступить в борьбу за жизнь, зависит и исход этой битвы.
Узнайте подробнее о лечении и симптомах сердечной астмы
Патогенез
Механизм развития сердечной астмы следующий: под воздействием множества экзогенных и эндогенных факторов нарушается отток крови из левой части сердца. Это приводит к переполнению левого желудочка и увеличению его в размерах. Соответственно возрастает гидростатическое давление в малом круге кровообращения.
Увеличивается проницаемость сосудов, что приводит к просачиванию плазмы в ткани легких. Нарастают признаки интерстициального отека легких. Вентиляционная функция нарушена, газообмен между кровью и альвеолами протекает не в полном объеме.
Лечение синдрома сердечной астмы и отека легких
Если на фоне приступа имеется тяжелая одышка и боль в груди, то используют анальгетики центрального действия, при спазме бронхов, угнетенном дыхании и нарушении мозгового кровообращения применяют вместо них Дроперидол. Для снижения нагрузки на легочные сосуды используют такие методы:
- кровопускание от 300 до 550 мл крови;
- бинтование или наложение жгута на конечности (не более 30 минут) с контролем пульса на артериях;
- кислородные ингаляции через этанол, ИВЛ при отеке;
- гипотензивные и мочегонные препараты, сердечные гликозиды.
Если имеется комбинированный бронхокардиальный приступ удушья, то показан Эуфиллин. При нарушении ритма сокращений назначают антиаритмические препараты или используют дефибрилляцию электрическими импульсами.
Симптомы проявления сердечной астмы
Приступ сердечной астмы – это кратковременное явление, которое имеет свои предвестники. Накануне приступа пациент ощущает такие симптомы:
- Чувство сдавленности в грудине, преимущественно с левой стороны. Дискомфорт усиливается при глубоком вдохе и во время наклона туловища вперед.
- Одышка и периодическая нехватка воздуха, когда даже в состоянии покоя есть необходимость дышать чаще, но не так глубоко, как это происходит на рефлекторном уровне.
- Слабость и подавленность, что связано с нарастающим кислородным голоданием.
Сам по себе приступ астмы начинается внезапно, преимущественно во время глубокого сна, когда организм максимально расслаблен и находится в горизонтальном положении. Сопровождается такими характерными проявлениями:
- Приступообразный сухой кашель – заставляет человека проснуться от чувства острой нехватки кислорода. Кашель сухой, рвущий. Крайне сложно остановить приступ подручными средствами без соответствующих медикаментов.
- Рефлекторное изменение положения тела – больному становится крайне сложно дышать лежа на спине, поэтому он принимает вертикальное положение.
- Поверхностное учащенное дыхание через рот – кашель мешает полноценно дышать, человек глотает воздух подобно рыбе, широко раскрыв рот.
- Панический страх смерти – человек крайне сложно соображает, что с ним происходит, в панике не может объяснить свои ощущения.
- Тахикардия – связана с повышением артериального давления и повышенной нагрузкой на сердечно-сосудистую и дыхательную систему.
- Синюшность носогубного треугольника, холодный пот – появляются при острой нехватке кислорода в крови, что связано с нарушением газообмена в легких.
- Рефлекторный бронхоспазм – является следствием активизации рефлекса, при котором происходит сужение мышц легких в ответ на раздражитель.
Продолжительность приступа варьируется от нескольких минут до нескольких часов. Это зависит от особенностей самого организма, а также факторов, спровоцировавших появление патологии.
Если приступ возникает на фоне ряда патологий сердца, сердечная астма может сопровождаться симптомами выраженной кислородной недостаточности, для которой характерны такие проявления:
- набухание шейных вен;
- серо-синюшный оттенок носогубного треугольника;
- выраженная слабость;
- головокружение, вплоть до потери сознания;
- нитевидный пульс.
Отсутствие медицинской помощи провоцирует развитие альвеолярного отека, для которого характерно выделение белой пенистой мокроты с прожилками крови.
Признаки сердечной астмы также могут проявляться на фоне сильного психоэмоционального потрясения.
Помощь при пониженном значении артериального давления
Разгрузка работы сердца при повышенном давлении предполагает применение ганглиоблокаторов (пентамин, арфонад, бензогексоний), действие которых направлено на увеличении просвета сосудов периферической кровеносной системы.
Применение этих препаратов внутривенно осуществляется при постоянном измерении показателей: один человек следит за дозировкой лекарства, другой за показаниями тонометра (измерения проводят через каждые 2-3 мл введенного раствора). Показатель артериального давления снижают не более чем на третью часть от исходного значения.
Необходимое количество пентамина (1 мл раствора с концентрацией 5%) или бензогексония (1 мл с концентрацией 2%) смешивают с 20 мл изотонического раствора хлорида натрия или глюкозы. Арфонад (дозировкой 250 мг) применяют в чистом виде или в смеси с раствором хлоридом натрия.
Если уровень давления находится в пределах нормы или незначительно повышен, то применяют венозные вазодилататоры в сочетании с быстродействующими диуретиками.
К первой группе относят нитроглицерин (спиртовой раствор концентрацией 1%), перлинганит, изокет. Их применяют капельно при постоянном контроле систолического давления, значение которого не должно падать ниже 100 мм.рт.ст. Количество вводимого препарата рассчитывается индивидуально.
В качестве диуретиков чаще всего применяют лазикс (струйно внутривенно от 60 мг до 120 мг).
Медикаментозная помощь при пониженном давлении заключается в стимуляции сердечных β-адренергических рецепторов. К таким лекарственным средствам относят добутамин, дофамин. Последний вводят внутривенно капельно. Скорость введения раствора определяется динамикой изменения артериального давления и характером сердечного ритма.
Для внутривенных инфузий одну ампулу дофамина (200 мг) смешивают 250-500 мл с раствором хлорида натрия. После фиксации в пределах 100-115 мм.рт.ст. И восстановления нормального кровоснабжения почек назначают диуретики (лазикс в количестве 60-80 мг).
Методы диагностики
Диагноз ставится на основании оценки внешних клинических проявлений и комплексной диагностики, которая включает:
- Аускультация – приступообразный кашель мешает определить характер работы легких, однако при наличии сердечной астмы прослушивается сухость сердечных тонов и наличие аритмии.
- Измерение артериального давления – за короткие отрезки времени могут проявляться скачкообразные изменения от самых низких значений до критически высоких.
- Рентгенография – снимок отображает признаки венозного застоя в малом круге кровообращения, расширение корней легких, снижение их прозрачности. Визуализируются линии Керли, что указывает на наличие интерстициального отека легких.
- ЭКГ – отображает наличие аритмии и коронарной недостаточности. Визуализируется снижение амплитуды зубцов и интервала ST.
- бронхиальная астма;
- медиастинальный синдром;
- психо-неврологические заболевания;
- аллергический стеноз гортани.
Учитываются данные о ранее перенесенных заболеваниях, склонности к аллергии и наличие хронических болезней сердечно-сосудистой и дыхательной системы.
Симптоматика
- У пациента нарушается дыхание, он ощущает дискомфорт в области грудной клетки, когда меняет положение тела с вертикального на горизонтальное
- Одышка проявляется при малой физической или эмоциональной нагрузке. Если у больного ранее не было диагностировано проблем в работе сердца, он может списать это на усталость
- Во время сна пациент просыпается из-за внезапной нехватки воздуха
- Затрудненное, шумное дыхание, без чувства заполненности легких кислородом
- Учащенное, поверхностное дыхание, не приносящее облегчения
- Недостаток крови в капиллярах делает кожу белой, а область вокруг губ и кончики пальцев – синими
- Принятие больным вынужденного положения: садится, наклоняясь корпусом вперед, изгибая шею. Если нет места присесть, упор делается на стол, стену, спинку кровати или другую твердую поверхность. Так снижается нагрузка дыхательной системы, и в легкие поступает больше кислорода
- Нарушение кровотока в верхней части тела заставляют набухать вены на шее
- В течение пятнадцати минут возникает кашель, не приносящий облегчения. Отчетливо различаются влажные хрипы
Симптомы вызывают страх, усугубляющий положение: кислородное голодание мозга сильнее сжимает мышцу предсердия. Попытки больного прокашляться затрудняют попадание кислорода в легкие. Во время приступа важно сохранять спокойствие.
Меры неотложной помощи
В большей половине случаев приступ сердечной астмы купируется самостоятельно. Но ввиду высокой опасности развития асфиксии и других жизненно опасных состояний, меры неотложной помощи следующие:
- Обеспечить человеку приток чистого свежего воздуха, открыть все окна.
- Посадить в горизонтальное положение, ноги опустить вниз. Хорошо сделать горячую ванночку с экстрактом эвкалипта. Пары эфиров помогут купировать бронхоспазм.
- Дать вдохнуть пары Эуфиллина или любого бронходилататора в виде спрея. Они помогут нормализовать дыхание и снизят риски развития стеноза.
- Кислородные ингаляции – больному дают вдыхать воздух с максимальным содержанием в нем кислорода, что увеличит процент его усвоения и снизит вероятность развития анемии.
В критических случаях, когда диагностируется выраженный застой крови, прибегают к кровопусканию, откачивая 300-500 мл крови. Снижение объема циркулирующей крови понижает нагрузку на всю сердечно-сосудистую систему, нормализуется давление и сердечный ритм.
Что делать при приступе
Если человек перенес серьезное эмоциональное потрясение, тяжело работал, то состояние ухудшается. Также в период беременности значительно увеличивается объем крови, из-за чего сердце вынуждено усиленно работать. Также развитию приступа способствуют лихорадочное состояние и внутривенное введение жидкости.
Также читают: Как проявляется алкогольная кардиомиопатия Определенную опасность для состояния больного представляет переедание вечером. Если сердце в очень плохом состоянии, то даже если резко лечь, можно вызвать приступ астмы.
Важную роль играет независимое сестринское вмешательство при сердечной астме. В первую очередь, важно вызвать бригаду медиков. До того как приедут специалисты, нужно:
- Освободить от одежды, которая сдавливает и затрудняет дыхание, открыть окна, усадить в постели так, чтобы спиной он уперся об подушку, а ноги опустил вниз.
- Для расширения венечных артерий прибегнуть к помощи Нитроглицерина. Для этого одну таблетку кладут под язык или капают Валидолом.
- Сделать теплую ванночку для ног или положить грелки к ногам.
- Записывать на листе бумаги показатели АД, цвет мокроты и кожи, пульс.
После прибытия, врач примет меры для:
- дегидратации дыхательных органов;
- уменьшения количества циркулирующей крови;
- снижения нагрузки на сердце;
- уменьшение давления в малом круге кровотока;
- устранить выделение пены;
- повышения поступления кислорода к тканям;
- увеличения сократительных способностей миокарда.
Чтобы добиться этих результатов прибегают к введению Морфина и Атропина. Если человек страдает гипотензией, то Морфин заменяют Промедолом. Также по показаниям могут провести кровопускание в количестве до 400 мл. После него вводят Строфантин. После того, как удастся стабилизировать состояние больного, его доставляют в медучреждение для дальнейшего лечения.
Способы лечения
После купирования острого приступа больному назначают такие препараты:
- Нитроглицерин под язык – помогает купировать приступ и предотвратить его рецидив. Дозировка определяется с учетом тяжести проявления заболевания и развития осложнений.
- Гипотензивные препараты – нормализуют артериальное давление, помогают выровнять сердечный ритм.
- Диуретики – выводят лишнюю жидкость из организма, снижают давление.
- Опиоидные анальгетики – показаны в редких случаях, когда приступ сопровождается острой болью в грудине.
В случае, если приступ был спровоцирован сильным стрессом, могут назначаться успокоительные. Важно пациенту соблюдать режим дня, правильно питаться и по возможности бывать на свежем воздухе.
Кислородные ингаляции производятся через этиловый спирт. Если пациент в сознании, то манипуляция осуществляется через небулайзер. Через ИВЛ газовая смесь подается только в бессознательном состоянии. Кислородные ингаляции помогают насытить кровь, что подавляет симптомы анемии.
Неотложные меры
- Основная задача – снизить возбудимость дыхательного центра и нагрузку на сердце
- Под кожу вводят однопроцентные растворы атропина и морфина. Атропин – препарат, оказывающий сильное спазмолитическое действие, устраняет мышечное напряжение. Морфин – способствует снижению возбудимости кашлевого центра, повышению тонуса внутренних органов;
- При пониженных показателях артериального давления морфин заменяют на двухпроцентный раствор Промидола с аналогичным действием. Морфин противопоказан, если у человека бронхиальная астма;
- Если показатели артериального давления повышенные или нормальные, проводится кровопускание. Процедуру нельзя применять при анемии и заболеваниях крови. После процедуры вводится сердечно-сосудистый препарат Строфантин.
- Перевозка осуществляется врачом в сопровождении двух человек из медицинского персонала
- Больного подключают к оборудованию и вводят раствор глюкозы внутривенно
- Проводится ингаляция кислородными баллонами
- При вынужденных задержках больному вводят лидокаин для стабилизации состояния
- При перевозке больному могут дать обезболивающее, или анальгетики на усмотрение врачей
- Сопровождать пациента может один родственник или близкий человек
Возможные осложнения
Самыми опасными осложнениями сердечной астмы являются:
- Асфиксия (удушье), которая развивается на фоне стеноза органов дыхания и невозможности полноценного газообмена.
- Застой в левом желудочке, что приводит к инфаркту сосудов и неминуемой смерти.
- Отек легких, что является рефлекторным явлением и без помощи медикаментов купированию не поддается.
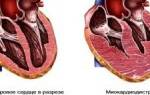
Отличия от БА
| Признак | Сердечная | Бронхиальная |
| Показатели кровяного давления | Повышенные, снижающиеся к концу приступа | Нормальные, или сниженные. |
| Частота пульса | Учащенный, с возникающей аритмией. | Нормальный, учащается редко. |
| Характер дыхания | Затрудненное во время вдоха, больной не может глубоко вздохнуть, не ощущает заполненность легких воздухом, чувствуя панику и страх. Дыхание проходит с хрипами. | Бронхиальный спазм не дает сделать выдох без кашля. Затяжной, влажный кашель не приносит облегчения. |
| Возрастная группа | Заболевание пожилых пациентов | Проявление приступа до сорока лет |
| Периодичность | Редкая, с приступами сталкиваются 2% пациентов. | Симптомы у взрослых мужчин, у женщин и детей проявляются часто, особенно при проживании в экологически неблагополучных районах. |
Различия по внешним признакам между формами не явные, и требуют дополнительной диагностики даже для опытного врача. Бронхиальная астма начинается с аллергической реакции и нарушений в работе органов дыхания, а сердечная – в нарушениях кровеносной системы и сердца.
Прогноз
Исход приступа зависит от множества факторов, в том числе и хронических заболеваний сердца. При диагностировании данного синдрома устанавливают первопричину. С помощью комплексного подхода в лечении удается стабилизировать состояние больного и минимизировать риски развития приступов. Врачи обязательно информируют пациента о том, как он должен правильно вести себя при возможном приступе и какие медикаменты должны быть всегда под рукой. Это в нужный момент спасет человеку жизнь и снизит вероятность развития серьезных осложнений.
Неблагоприятный прогноз при наличии хронических заболеваний сердца, особенно левого желудочка. Продолжительность жизни зависит от ряда мероприятий, направленных на поддержание работы сердечно-сосудистой системы.
Четкое соблюдение всех требований доктора увеличивает шансы на благополучную и полноценную жизнь.
Диагностика заболевания
Дифференциальный диагноз (ДИФ) выявляется во время полного обследования пациента, когда признаки сердечной астмы выявляются в результате основного заболевания.
Наиболее часто развитие сердечной астмы сочетается с аритмиями, которые можно прослушать во время аускультации.
Для острой астмы характерно присутствие учащение пульса с резкими перепадами артериального давления. Наполнение пульса при этом достаточно слабое. Причины недостаточности способны подействовать на результаты электрокардиограммы. В этом случае, возможно, выявить коронарную недостаточность.
При ДИФ сердечной астмы могут возникнуть вопросы при наличии бронхоспазма. В этом случае одышка и свистящие сухие хрипы способны стереть характерную картину. Поэтому рекомендуется выявить аллергический анамнез, чтобы исключить другие заболевания с патологиями в легких.
Если одышка своевременно купируется доврачебной помощью с применением гликозидов, это может указывать, что пациент страдает от сердечной недостаточности или мерцательной аритмии, что подтверждает дифференциальный диагноз (ДИФ).
Профилактические меры
Предотвратить развитие признаков сердечной астмы можно с помощью поддержания работоспособности сердечно-сосудистой системы. Для этого необходимо:
- Избавиться от стрессов, полноценно отдыхать и контролировать режим сна.
- Правильно питаться, отдавая предпочтение овощным блюдам, нежирным сортам мяса и фруктам.
- Дозировано нагружать сердце с помощью длительных прогулок на свежем воздухе, физкультуры и фитнеса.
- Пить достаточное количество воды в день.
- Отказаться от вредных привычек.
- Не принимать лекарственные препараты без назначения доктора. Некоторые из них могут угнетать работу сердца, что приводит к развитию различных патологий.
- Каждый год проходить профилактическое обследование, делать ЭКГ, УЗИ сердца и рентгенографию. Эти методы диагностики помогают определить предпосылки для формирования сердечной астмы.
Если имеются хронические заболевания сердца и сохраняется угроза возникновения сердечной астмы, необходимо каждые 5-6 месяцев проходить профилактическое лечение и выполнять все рекомендации доктора. Только так можно обезопасить себя и снизить риски развития жизнеугрожающих состояний.
Доврачебная помощь
Как можно быстрее вызвать неотложную помощь
Звоним «03». В настоящее время у каждого имеется сотовый телефон, поэтому не составит трудности набрать необходимые цифры. Главное – не волноваться и сообщить диспетчеру – адрес, возраст больного, пол.
Обеспечение покоя для больного
Создать более комфортные условия:
- Расстегивается ворот рубашки.
- Открывается форточка и дверь в квартире. Если имеется возможность, то создать искусственный приток воздуха – включается вентилятор или обмахивание картонкой, книжкой, головным убором перед лицом больного.
Данные действия направлены для уменьшения кислородного голодания
Создание сидячего положения
Посадить больного так, чтобы спина его удобно опиралась. Если – дома, то это кресло, если на улице – то это скамейка, дерево, ящик.
Обработка ротовой полости
При образовании слизи или пены осуществляется палочкой, обмотанной тряпочкой. Пальцами рук запрещается. Больной может непреднамеренно сжать челюсти из-за болевого приступа.
Наложение жгутов
Для облегчения работы сердца и уменьшения объема циркулирующей крови, предотвращения отека легких накладываются жгуты на конечности, таким образом, чтобы одна конечность была без жгута. Через каждые 10 минут, жгуты перекладываются, захватывая свободную конечность.
Наложение жгутов следует делать одновременно – на две ноги и руку. Жгуты на ногах располагаются на расстоянии 15 см от паховой области, на руке – 10 см от плечевого сустава.
Пульс должен прощупываться ниже наложения жгута. Кожа должна приобрести красно – синюю окраску. Продолжительность манипуляций со жгутами – 25 минут, не более.
Ножные ванны
Вместо жгутов можно использовать горячие ванны для ног, что способствует уменьшению притока крови к левому желудочку сердца.
Больной госпитализируется после приступа в больницу, для выяснения истинных причин данного состояния
При доставлении в медучреждение проводится диагностика:
- Опрос больного.
- ЭКГ.
- Рентгенография грудной клетки.
- УЗИ сердца.
- МРТ сердца.
- Коронароангиография.
После обследования в больнице больному назначается лечение.
Отличительные особенности сердечной и бронхиальной астмы
Некоторые пациенты способны перепутать бронхиальную астму с сердечной. Чаще всего вызывают такие ошибки некоторые симптомы сердечной астмы.
Как правило, при этих заболеваниях присутствует одышка, переходящая в удушье. Но отличие этих заболеваний заключается в том, что причины бронхиальной астмы, куда входит и одышка, появляются в результате спазмов и отека слизистой оболочке бронхов. При сердечной форме — одышка возникает вследствие недостаточно эффективной работы кровообращения.
Алгоритм главных различий острой сердечной и бронхиальной астм определяется следующими проявлениями: сердечная астма выражается характерными признаками, поэтому отличить её от других форм не сложно. ДИФ со статусом «сердечная астма» устанавливается, если выдох достаточно легкий. При этом выслушиваются отдаленные хрипы, и наблюдается вздутие легкого.
Устанавливая диагноз, следует обращать внимание на основные проявления заболевания, спровоцировавшего сильнейшее удушье. Кардиальная астма протекает с кардиологическими болями, нефритами, гипертонией. Бронхиальная астма характеризуется заболеваниями легочной системы.
При уточненном ДИФ, различается и дыхательная деятельность. Сердечная астма выражается затруднениями при вдохе. Развитие бронхиальной астмы затрудняется выдохом и сопровождается хрипами. Сердечная астма сопровождается стрессовым состоянием и нервным напряжением всего организма.